むし歯の治療はそのむし歯の進行状況により治療方針が変わってきます。むし歯の大きさや深さを目安にCO〜C4まで分類されます。CというのはCaries、 Carious(=むし歯)の略語となります。歯の構造は表面からエナメル質、象牙質、歯の神経、歯の根の周囲のセメント質となっています。
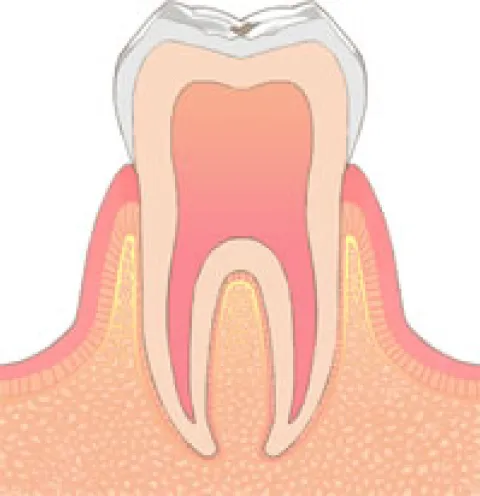
削らずに経過をみる場合(CO)
この表記は「シーゼロで」ではなく「シーオー」です。このOはObservation(経過観察)の略語ですので、削らずに経過をみます。ごく初期のむし歯やむし歯なのか歯についた単なる黒い色(着色)か判別がつかない場合がこれに該当します。
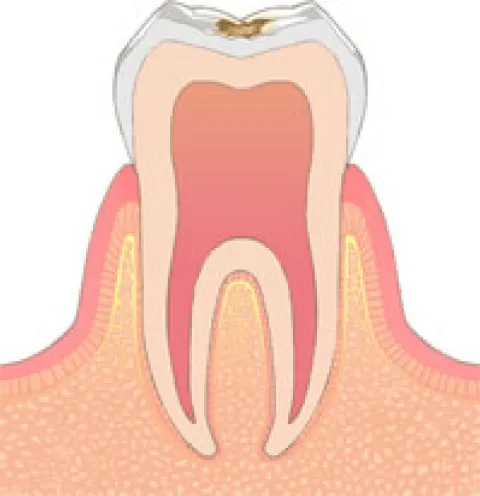
浅い虫歯(C1)
むし歯がエナメル質に限局している状態。むし歯を削りプラスチックや金属の小さな詰め物を行います。近年でコンポジットレジン(複合樹脂)と呼ばれるプラスチックで詰め物を行うことが多いですが、金属で詰め物をする場合もあります。エナメル質は神経が通っていないので麻酔なしで削っても理論上は痛みはありません。
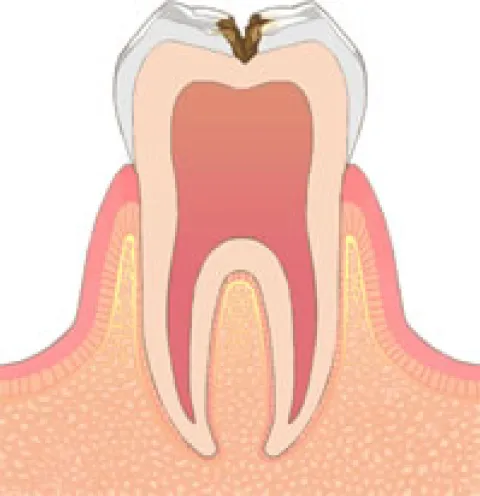
中等度のむし歯(C2)
むし歯がエナメル質直下の象牙質にまで及んでいる場合です。
むし歯により痛みが出たり甘いもの、酸っぱいものでしみがでたりすることもあります。C1同様にむし歯を除去し、同様に金属やプラスチック、セラミクスで詰めます。
象牙質には直接神経が通っているわけではありませんが、麻酔なしで削ると痛みが生じるため麻酔を用いて削るのが一般的です。この状態が続き、さらに神経に近くなると、噛んで痛い等の症状もでてきます。この時点ではむし歯を除去し、神経は除去せずに保存を試みる場合が多いようですが、場合によっては神経を全て除去(抜髄・根管治療)しなくてはならない場合もあります。 神経除去後にはクラウンと呼ばれる被せ物になることが多いです。適応は症例により様々ですが金属、セラミクス、強化プラスチック、特殊なプラスチック(PEEK)が使用されます。
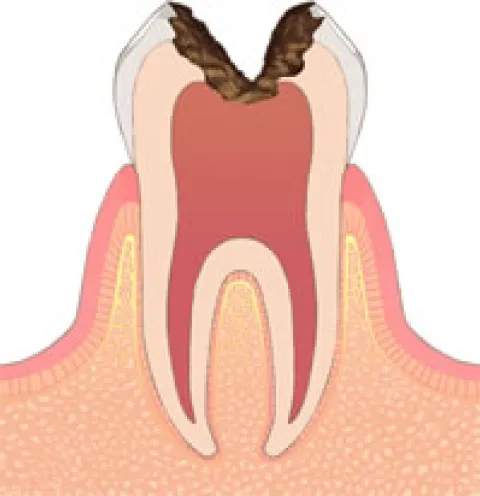
神経にまでに既に達しているむし歯(C3)
C3はむし歯が神経に達している場合となります。ここまでむし歯が深くなると通常ではズキズキと非常に強い痛みが生じます。場合によっては歯を噛み合わせるだけで非常に強いズキッとした痛みが出て食事を摂ることが困難になることもあります。神経を全て除去する(根管治療)となることが殆どです。神経除去後のクラウン(被せ物)は上記のC2と同様になります。
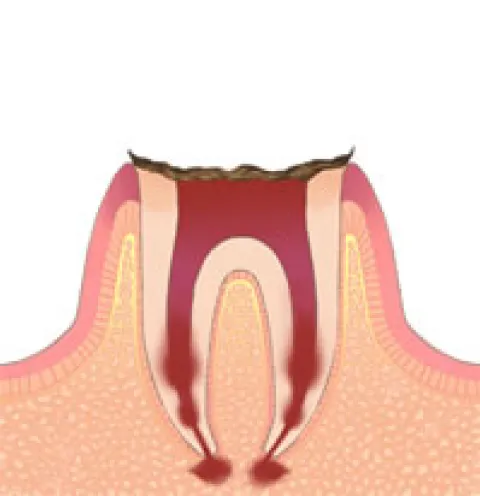
それ以上(C4)
かなりむし歯が進んだ状態で、口の中で歯が見える部分(歯冠部)が崩壊してしまっている状態です。歯が殆ど存在しないように見えます。通常はむし歯と神経すべての除去(根管治療)が必須となりますが、むし歯の進行状況によっては歯の保存自体ができずに抜歯となる場合もあります。むし歯の処置も大事ですが、むし歯にならないようにする予防が最も重要です。当院では子供がむし歯にならないようにフッ化物を塗布するなどを行い予防に努めています。
現代の日本で成人が歯周病に罹患している割合は多く国民病とも言われています。
歯周病に罹患すると歯ブラシ時に歯茎から出血してきたり、歯茎が膿をもち、腫れたり口臭が生じるようになります。その原因は食べかすなどの汚れが歯茎に付き、それを口の中の細菌が栄養源として毒素を作り歯茎周囲に放出します。その毒素が原因で歯茎などに炎症を起こし歯茎から出血が出やすくなったり、歯茎が膿をもち腫れたりします。
治療としては汚れや歯石を除去することが治療となります。日本人の8割は歯周病という言葉を聞くこともありますが、それは以前の歯科疾患実態調査(2011年、2015年)に基づいたデータとなります1。これは少しでも歯石が存在したり歯肉からの出血が存在すれば全て歯周病とカウントしているので少々オーバーな数字であるとも思われます。2016年の歯科実態調査によると4mm以上のポケットを持つ成人の割合は50%とのことです。この数字自体も直接的に歯周病患者の数を示したものではありませんが参考となるものと思われます。
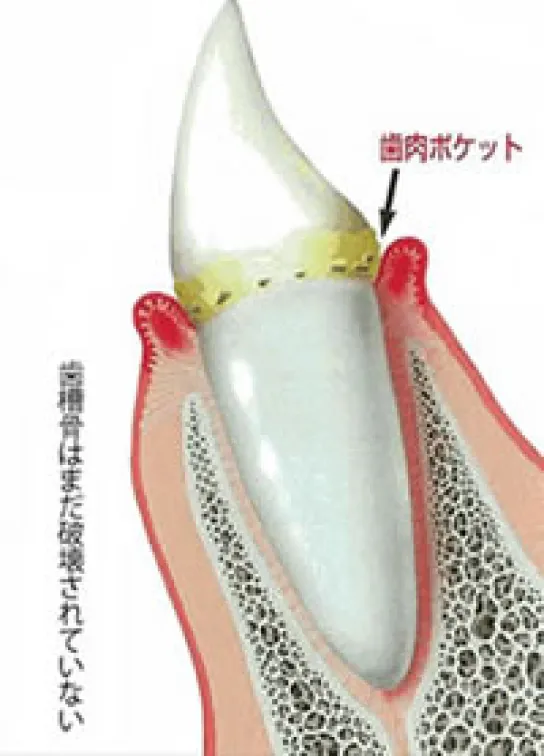
歯周病は文字通り、歯の周りの病気と書きますので歯が悪くなるのではなく、歯の周りの組織が悪くなる病気の事を指します。歯の周りの組織は歯茎、歯根膜(歯の全周にくっついている骨と歯の間に介在する薄いクッションのようなもの)、顎の骨、セメント質でこれらが悪くなる病気です。歯根膜はかみ合わせの圧力をコントロールするだけではなく、細菌や毒素が侵入してくるのを妨げる免疫機能として重要な役割として存在しています。
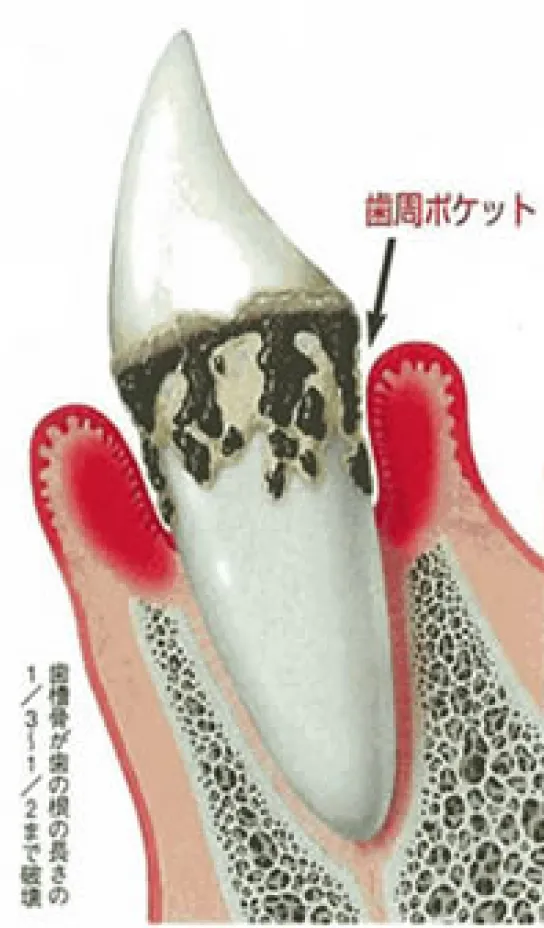
歯茎(歯肉)のみが悪くなるのが歯肉炎で、それが更に重症化し歯の周囲の組織である歯根膜、セメント質、顎の骨にまで及んだものが歯周病となります。
重度の歯周病になってしまっている場合には外科的な処置も必要となる場合もあります。歯周病に一度罹患してしまうと完治と言うのは非常に困難ですが、いかに重症にさせずまた、一度重症になってしまった場合には重症度を下げてコントロールを行っていく事が重要となります。
https://www.mhlw.go.jp/toukei/list/62-17b.html
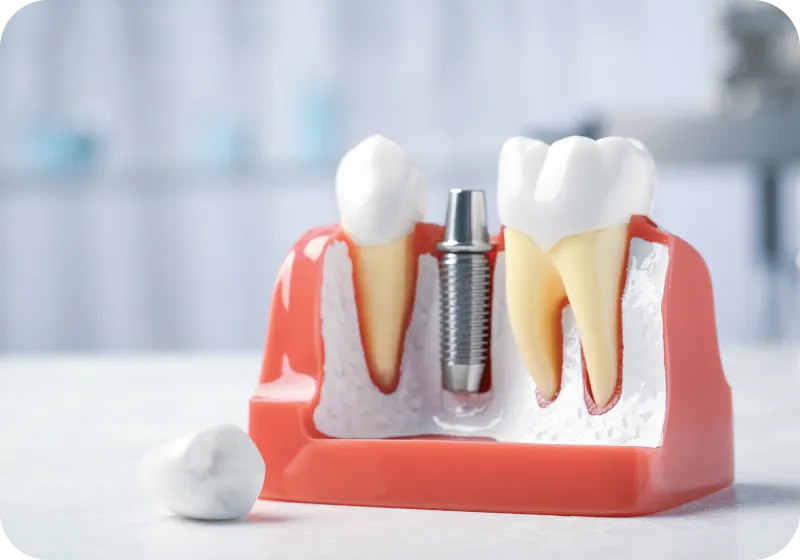
インプラントは人工歯根と訳されます。文字通り天然ではなく人工の根を天然歯の根の代わりとして骨の中に埋め込みます。その後に土台を入れて最終的に被せ物(クラウン)を被せて完成となります。
一般的にインプラントが骨の中で安定し、最終的な被せ物が入るまでは数ヶ月(6ヶ月程度かそれ以上)かかります。上記のように骨の中に人工歯根を埋め込むので、歯周病などで既に顎の骨が多く失われてしまっている場合には、まずその骨を人工的に造っていく必要があります(骨造成)。一般的に上記で造った人工の骨が周囲の天然の骨と馴染むまでは数ヶ月必要になりますので、完成までにはもう少し時間がかかる事があります。
インプラントの利点としては天然の歯とほぼ変わらずに噛めることです。また、インプラント以外の方法(ブリッジや入れ歯)では歯のない部分の咬み合わせの力を残っている歯が負担するので、残っている歯に負担がかかってしまう傾向があります。過負荷が長い時間かかってしまった結果、歯にヒビが入ってしまったり割れてしまうこともあります。周囲の歯に負担をかけないのがインプラントの最大の特徴となります。
その一方でインプラントには天然の歯とは違い、歯根膜が存在しないので歯周病の菌が歯茎内侵入しやすく、一度侵入すると天然歯と比較して重症化しやすいという欠点があります。そのため、患者さん自身による普段からの歯ブラシで清潔な状態を保って頂くこと、患者さんでは気が付かない汚れや歯石を衛生士や歯科医師が除去するメインテナンスが非常に重要になっています。
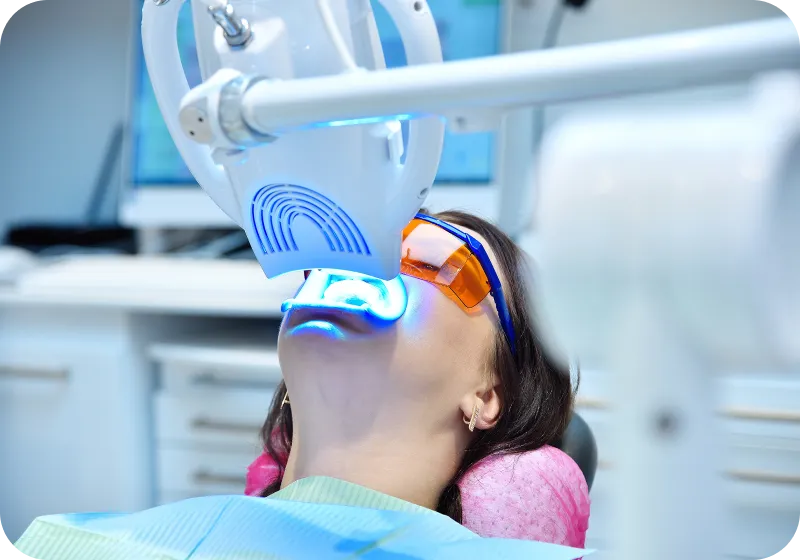
天然の歯の色は非常に美しいものですが、その歯に幾つかの利用から着色が生じてしまう場合があります。その場合にその着色を無くすのがホワイトニングとなります。
着色が生じる原因には幾つかありますが主な原因は以下です。
- コーヒー、紅茶などの嗜好品
- 緑黄色野菜やカレーなどの色の濃い食べ物
- 喫煙、歯の神経が死んでしまった場合
- 薬剤によるものなど
ホワイトニングには歯科医院に通い、歯科医師や歯科衛生士が歯科医師の指示の下に行うオフィスホワイトニングと、歯科医院に行き歯の型取りを行いそれを元にホワイトニング剤を入れるマウスピースを作成し、自身でホワイトニングを行うホームホワイトニングがあります。

近年では歯科医院ではなく専用のサロンで一切をご自身で行うセルフホワイトニングというものもありますが、歯科医師や衛生士が立ち会うわけではないので、その安全性や効果は保証されておらず限定的であると言えます。
口腔内に白い詰め物や被せ物がある場合にはホワイトニングをした場合、天然歯は白くなりますが人工の被せ物や詰め物は白くならないため注意が必要です。
また、深いむし歯がある場合にはホワイトニング剤がしみる場合もありますので歯科医院で行うオフィスホワイトニングは安全性と確実性が高いといえます。歯の神経が死んでしまった事による着色は薬剤や方法が上記とは異なることや、歯科医師のみがその処置を行うことはできるため別途ご相談ください。
歯科用レーザーの導入率は様々な調査結果によりその数字は異なりますが30%程度と見積もられています。非常に高額な設備であるため、全ての歯科医院で導入されているわけではありません。歯科用レーザーを使用する利点としては止血可能であること、熱による殺菌効果、術後の痛みや出血が少ないこと、組織の損傷が少ないことが挙げられます。まだ一般的とは言えずその効果は限定的ではありますが、むし歯もレーザーで除去することができるので、歯科用の削る機械の「キーン」という独特な音が苦手な方には良いかもしれません。
近年では根の治療(根管治療)でもその殺菌作用を期待して使用されることもありますので今後、適応が広がって行くことが予想されます。一般的な用途として歯周病治療、口内炎の治療、歯肉切開、むし歯の治療、知覚過敏の緩和、インプラント周囲炎の治療、口角炎の治療などです。歯科用レーザーの使用は全ての治療に対して保険適用になるわけではありませんので事前に歯科医師に聞いて頂くと適切なご案内ができますのでお問い合わせください。当院では、CO2レーザーを使用しております。

口内炎〜歯周病治療と広範囲に使用されます。
入れ歯には総入れ歯と部分入れ歯の2種類があります。総入れ歯はその名前の通り、上顎もしくは下顎に歯が一本も残っていない場合の適応になります。歯のみではなく歯茎の一部もプラスチックで再現します。
プラスチックのみで作成するものや金属を併用して作成される場合(金属床)があります。金属床は保険適用外になりますので歯科医師にご相談下さい。
部分入れ歯は金属の金具で他の歯に引っ掛けて外れにくくするもの(クラスプ)を使用し、義歯が外れないようにするのが一般的です。またクラスプのみならず金属のバーを用いて反対側の歯にもクラスプをかけるとより外れにくくなりますが、その分異物感も大きくなるので一長一短です。この異物感が苦手な方は他の方法(インプラントや両隣に歯が残っていればブリッジ)が必要となります。ブリッジと比較して残っている歯への負担は少なくなる事が多いです。
また、保険外治療にはなりますが、金属のクラスプを使用しない部分入れ歯もありますのでご希望の場合にはご相談下さい。
歯茎や歯茎の下の顎の骨は形が日に日に変わり、それによりかみ合わせも変わるために定期的な調整が必要となります。一般的な傾向としてはブリッジやインプラントと比較して安価に作成できることが多いですが噛みにくい、入れ歯が歯茎にフィットせず当たって痛い(靴擦れに似ています)などが生じやすい傾向にあります。
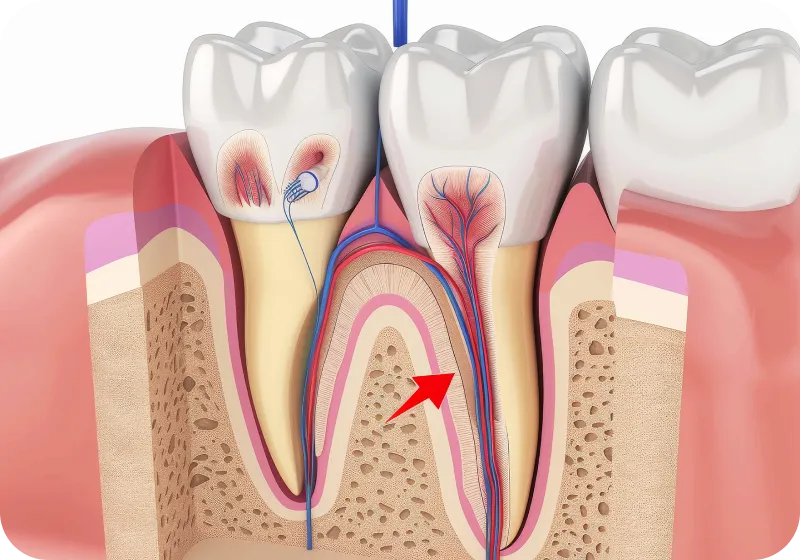
根管治療は理由は何らかの刺激(むし歯、細菌、歯を削った刺激、かみ合わせの力により歯にヒビが入ってしまったり、割れてしまった、重度な歯周病に罹患)により歯の中の神経(歯髄)に炎症が生じてしまった場合や上記の神経により神経が死んでしまった場合、または一度神経を除去し根管治療をしたが、神経の入っているスペース(根管)に細菌が侵入しその結果、根の先に存在する顎の骨にまで炎症が及び、骨が溶けてしまった場合に必要となります。
根管治療には以下の2種類がありますが、行っていることはほぼ同じで根管を除菌・綺麗に清掃し除菌の終わった根管に詰め物をする(根管充填)処置の事を言います。
-
初 回 治 療
過去に歯科医師により1度も根管治療をされたことがなく、初めて歯科医師により根管治療が行われる場合です。
-
再 根 管 治 療
再根管治療はその名の通り再び根の治療を行うことですので、過去に歯科医医師により神経の除去が行われている歯の根管を再度処置をすることです。
一般的な根管治療の流れは麻酔を行い炎症を起こしている歯髄や死んでしまって感染している歯髄を除去、洗浄・消毒を繰り返します。適切な消毒が終わり次第、根管充填を行います。その後、土台をレジン(プラスチック)や金属で作成し、最終的に被せ物を型取り・セットしていき一連の処置が終了となります。
根管治療は歯を保存するための重要な治療となりますので、根管治療がうまくいかない場合や根管治療を受けない場合には歯の保存は困難であり、通常は抜歯の適応となってしまいます。
神経を取ったり再根管治療を行う場合のメリットは歯を保存したままで痛みを除去できることです。
その一方でデメリットは下記のようなものがあります。
神経(痛みを感じ取る組織)を除去するので細菌が根管に侵入しても患者さんは気が付くことができない(重症化してからでないと気が付かない)、歯の神経はかみ合わせの圧力も調整しているので、神経がある歯よりも噛み合わせる力が過大となり負担がかかってしまう(負担が大きくなるとかみ合わせの力に耐えられなくなり、根にヒビが入ったり割れてしまう可能性があります。)
重度なヒビが入ったり割れてしまった場合には現代の歯学では抜歯が標準的治療となります。根管治療の行い方によっては歯を過大に削ってしまい、その結果歯が弱くなり割れやすくなってしまう可能性があります。
根管治療は工程も多く複雑な処置となるため、治療が複数回かかることが一般的ですのでどの位の治療回数で終わるのかなど、疑問に思われることがありましたら担当医にお問い合わせください。
ご来院される
全ての方へ
当クリニックでは、治療が終了して良好になった口腔内を、長く維持して頂くための予防プログラムを提供しています。予防歯科を通じて、一生涯にわたり健康な歯を維持するお手伝いをさせていただきます。
ご質問や不明点がございましたら、遠慮なくおたずねください。